O que é Varicocele?
A varicocele é a dilatação anormal das veias do plexo pampiniforme no escroto — a rede de veias que drena o sangue dos testículos. É semelhante às varizes que ocorrem nas pernas, mas localizada no escroto.
Afeta aproximadamente 15% dos homens da população geral e é a causa tratável mais comum de infertilidade masculina, sendo encontrada em 35-40% dos homens com infertilidade primária e até 80% com infertilidade secundária.
A varicocele ocorre predominantemente do lado esquerdo (85-90% dos casos), devido à anatomia da veia espermática esquerda, que drena em ângulo reto na veia renal esquerda, criando maior pressão hidrostática. Pode ser bilateral em 10-15% dos casos.
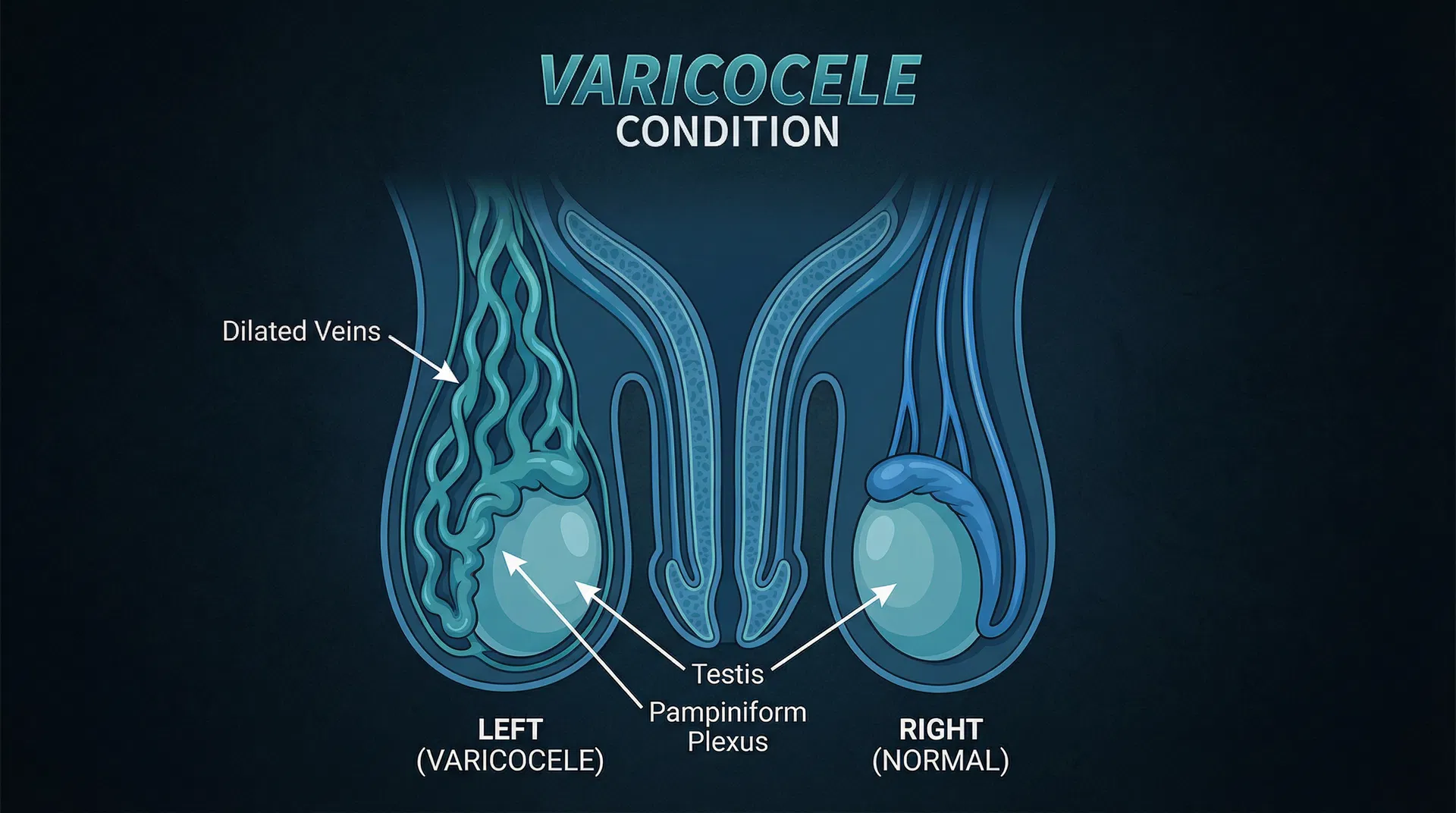
Comparação entre lado com varicocele (esquerdo) e lado normal (direito)
Como a Varicocele Afeta a Fertilidade?
A varicocele pode comprometer a função testicular por múltiplos mecanismos. A presença de veias dilatadas causa estase venosa e aumento da temperatura escrotal, que é prejudicial à espermatogênese.
Aumento da Temperatura
A estase venosa eleva a temperatura escrotal em 1-2°C. A espermatogênese ideal ocorre 2-3°C abaixo da temperatura corporal.
Estresse Oxidativo
O refluxo venoso aumenta a produção de espécies reativas de oxigênio (ROS), causando dano ao DNA espermático e às membranas celulares.
Refluxo de Metabólitos
Refluxo de metabólitos adrenais e renais para as veias testiculares pode ter efeito tóxico direto sobre as células germinativas.
Hipóxia Testicular
A estase venosa reduz a oxigenação do tecido testicular, comprometendo a espermatogênese e a produção hormonal.
Fragmentação do DNA
Meta-análise demonstrou que a varicocele está associada a aumento da fragmentação do DNA espermático (SDF), que pode comprometer a fertilização e o desenvolvimento embrionário.
Disfunção Hormonal
A varicocele pode reduzir a produção de testosterona pelas células de Leydig, levando a hipogonadismo subclínico ou clínico.
Sintomas
Dor ou desconforto escrotal
Dor surda ou sensação de peso no escroto, que piora ao ficar em pé por longos períodos ou ao final do dia e melhora ao deitar.
Aumento de volume escrotal
Inchaço visível ou palpável no escroto, geralmente mais evidente do lado esquerdo (85-90% dos casos).
Dificuldade para engravidar
A varicocele é a causa tratável mais comum de infertilidade masculina, presente em 35-40% dos homens com infertilidade primária.
Assintomática
Muitos homens com varicocele não apresentam nenhum sintoma. O diagnóstico pode ser feito incidentalmente durante exame físico de rotina.
Classificação
A varicocele é classificada em graus conforme o exame físico. A classificação mais utilizada é a de Dubin & Amelar, que divide em três graus clínicos além da varicocele subclínica.
Não palpável, detectada apenas por ultrassonografia com Doppler.
Diagnóstico: Ultrassom Doppler
Conduta: Não há indicação de tratamento cirúrgico.
Palpável apenas durante a manobra de Valsalva (esforço abdominal).
Diagnóstico: Palpação + Valsalva
Conduta: Tratamento indicado se houver infertilidade com espermograma alterado.
Palpável sem necessidade de Valsalva, mas não visível.
Diagnóstico: Palpação direta
Conduta: Tratamento indicado se houver infertilidade com espermograma alterado.
Visível e palpável à inspeção (aspecto de 'saco de vermes').
Diagnóstico: Inspeção visual
Conduta: Tratamento geralmente indicado, especialmente se associado a infertilidade ou dor.
Investigação Diagnóstica
Exame Físico
Realizado com o paciente em pé. Palpação do cordão espermático em repouso e durante manobra de Valsalva. Avaliação do volume testicular com orquidômetro de Prader.
Recomendação Forte — EAU 2025Espermograma
Análise seminal com 2-7 dias de abstinência. Avalia concentração, motilidade, morfologia e vitalidade espermática. Se alterado, repetir em 4-6 semanas para confirmação.
Recomendação Forte — EAU 2025 / AUA 2024Ultrassonografia Escrotal com Doppler
Confirma o diagnóstico, mede o diâmetro das veias (> 3mm é sugestivo), avalia refluxo venoso durante Valsalva e permite medir o volume testicular com precisão.
Recomendação Forte — EAU 2025Avaliação Hormonal
Dosagem de FSH, LH, testosterona total e livre. Importante para avaliar a função testicular endócrina, especialmente em pacientes com suspeita de hipogonadismo associado.
Recomendação Forte — EAU 2025 / AUA 2024Fragmentação do DNA Espermático (SDF)
Teste complementar que avalia a integridade do DNA dos espermatozoides. A varicocele está associada a aumento da SDF, e a correção pode reduzir significativamente esses níveis.
Nível de Evidência 2a — EAU 2025Quando Tratar?
Importante: A decisão de tratar a varicocele deve ser individualizada, levando em consideração a idade do casal, a reserva ovariana da parceira, os parâmetros seminais e o desejo reprodutivo.
Indicações de Tratamento
- Varicocele clínica (palpável) + espermograma alterado + infertilidade inexplicada
- Parceira com boa reserva ovariana (fator importante na decisão)
- Adolescentes com varicocele e testículo ipsilateral persistentemente menor (diferença > 2 mL ou 20%)
- Dor escrotal crônica atribuível à varicocele, refratária ao tratamento clínico
- Hipogonadismo associado a varicocele clínica
- Fragmentação do DNA espermático (SDF) elevada com falha de reprodução assistida
Contraindicações / Sem Indicação
- Varicocele subclínica (detectada apenas por ultrassom) — NÃO tratar
- Espermograma normal em homem infértil — NÃO tratar varicocele
- Varicocele assintomática sem desejo reprodutivo e sem alterações seminais
Opções de Tratamento Cirúrgico
Técnica realizada com auxílio de microscópio cirúrgico através de incisão subinguinal. Permite identificação precisa e ligadura das veias dilatadas, preservando a artéria testicular e os vasos linfáticos.
Vantagens
- +Menor taxa de recorrência (0,8-4%)
- +Menor taxa de hidrocele pós-operatória
- +Preservação da artéria testicular
- +Preservação dos linfáticos (menos hidrocele)
- +Anestesia local ou raquianestesia
Limitações
- -Requer microscópio cirúrgico e treinamento especializado
- -Tempo cirúrgico um pouco maior
Comparativo das Técnicas Cirúrgicas
| Técnica | Recorrência | Complicações | Anestesia |
|---|---|---|---|
| Microcirúrgica Subinguinal | 0,8-4% | < 5% | Local / Raqui |
| Laparoscópica | 3-7% | 5-10% | Geral |
| Inguinal (Ivanissevich) | 5-15% | 10-15% | Local / Raqui |
| Retroperitoneal (Palomo) | 15-25% | 10-15% | Geral / Raqui |
| Embolização Percutânea | 5-11% | 5-10% | Local |
Fonte: EAU Guidelines 2025, Tabela 11.3
Perguntas Frequentes
Avaliação Especializada em Varicocele
O diagnóstico precoce e o tratamento adequado podem preservar a fertilidade e melhorar a qualidade de vida. Agende uma consulta para avaliação individualizada.
Referências
- [1]EAU Guidelines on Sexual and Reproductive Health: 2025 Update on Male Infertility. Eur Urol. 2025;87:601-616.
- [2]Schlegel PN, et al. Diagnosis and Treatment of Infertility in Men: AUA/ASRM Guideline Part I. J Urol. 2021;205(1):36-43.
- [3]Schlegel PN, et al. Diagnosis and Treatment of Infertility in Men: AUA/ASRM Guideline Part II. Fertil Steril. 2021;115(1):62-69.
- [4]Kim DK, et al. Recent Guidelines and Perspectives for Varicocele. World J Mens Health. 2025;43(1):1-14.
- [5]Takács T, et al. Recent Trends in the Management of Varicocele. J Clin Med. 2025;14(3):892.
- [6]Esteves SC, et al. Varicocele repair improves semen parameters in infertile men: a meta-analysis. Fertil Steril. 2012;98(6):1562-1569.
- [7]Baazeem A, et al. Varicocele and male factor infertility treatment: a new meta-analysis and review. Asian J Androl. 2011;13(3):443-449.
- [8]Kroese AC, et al. Surgery or embolization for varicoceles in subfertile men. Cochrane Database Syst Rev. 2012;10:CD000479.
- [9]Zini A, et al. Varicocele is associated with abnormal retention of cytoplasmic droplets by human spermatozoa. Fertil Steril. 2000;74(3):461-464.
- [10]Campbell-Walsh-Wein Urology, 13th Edition — Chapter on Male Infertility. Elsevier, 2024.
